Xét nghiệm PCT huyết thanh, huyết tương: lấy 2ml máu, không cần nhịn ăn trước khi lấy máu. Xét nghiệm theo phương pháp miễn dịch Hóa phát quang hoặc điện hóa phát quang có độ nhạy, độ chính xác cao. Thực hiện xét nghiệm 24/7 tại Khoa Sinh hóa Bệnh viện Trung ương Thái Nguyên.
Procalcitonnin (PCT) có thể được sử dụng để bắt đầu điều trị bằng kháng sinh ở bệnh nhân nghi ngờ hoặc xác nhận nhiễm trùng đường hô hấp dưới:
| PCT (ng/ml) |
PCT < 0,10 | 0,10 ≥ PCT≤ 0.25 | 0,25 ≥ PCT≤ 0.50 | PCT ≥ 0.50 |
| Phân tích | Cho thấy không có nhiễm khuẩn | Không có khả năng nhiễm khuẩn | Không có khả năng nhiễm khuẩn | Nghi ngờ có dấu hiệu nhiễm khuẩn |
| Điều trị kháng sinh | Không khuyến khích sử dụng kháng sinh | Không khuyến khích sử dụng kháng sinh | Khuyến khích điều trị bằng kháng sinh | Đặc biệt khuyến khích điều trị bằng kháng sinh |
Hướng dẫn kháng sinh trong nhiễm khuẩn huyết và LRTI
Liệu pháp kháng sinh nên được cân nhắc bất kể kết quả PCT như thế nào nếu bệnh nhân không ổn định về mặt lâm sàng, có nguy cơ kết quả bất lợi cao, có bằng chứng rõ ràng về vi khuẩn gây bệnh, hoặc bối cảnh lâm sàng cho thấy liệu pháp kháng sinh được đảm bảo.
Nếu không dùng kháng sinh, hãy đánh giá lại nếu các triệu chứng vẫn tiếp tục/ diễn biến xấu đi và/ hoặc lặp lại đo PCT trong vòng 6 - 24 giờ.
Để đánh giá thành công của điều trị và hỗ trợ quyết định ngừng điều trị kháng sinh, các mẫu theo dõi nên được xét nghiệm 1- 2 ngày một lần dựa trên quyết định của bác sĩ dựa vào diễn biến và tiến triển của bệnh nhân.
Ngừng kháng sinh ở bệnh nhân nhiễm khuẩn đường hô hấp dưới, nghi ngờ hoặc xác nhận nhiễm khuẩn huyết.
Ngừng kháng sinh ở bệnh nhân nhiễm khuẩn đường hô hấp dưới, nghi ngờ hoặc xác nhận nhiễm khuẩn huyết
Thay đổi nồng độ PCT : Giảm giá trị PCT đỉnh > 80% và cải thiện lâm sàng
Hoặc nồng độ PCT hiện tại ≤ 0.25 ng/ml ; nhiễm khuẩn huyết ≤ 0.50 ng/ml
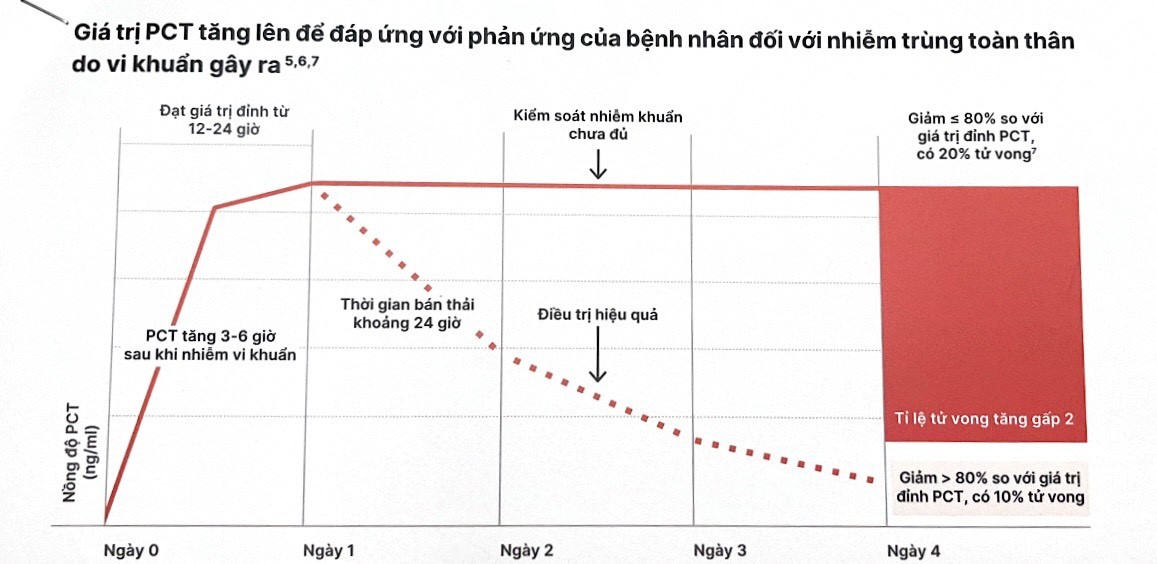
Giá trị PCT tăng lên để đáp ứng với phản ứng của bệnh nhân đối với nhiễm trùng toàn thân do vi khuẩn gây ra:
Nồng độ PCT cung cấp bằng chứng rõ ràng trong việc đánh giá bệnh nhân được chẩn đoán nhiễm khuẩn huyết hoặc có nguy cơ nhiễm khuẩn huyết
| Nồng độ PCT | Diễn giải kết quả |
| < 0.10 ng/ml | Mức bình thường |
| < 0.5 ng/ml | Nguy cơ tiến triển thành NK huyết nặng và/ hoặc sốc NK thấp |
| 0.5 đến 2.0 ng/ml | Không thể loại trừ NK toàn thân. PCT nên được đo lại trong vòng 6 - 24h |
| ≥ 2.0 đến < 10 ng/ml | Nguy cơ cao tiến triển thành NK huyết nặng và sốc NK |
Lưu ý:
- Nồng độ PCT dưới 0.2 ng/ml không loại trừ nhiễm khuẩn, vì nhiễm trùng khi trú (không có dấu hiệu toàn thân) có thể liên quan đến mức thấp như vậy. Nếu phép đo PCT không được thực hiện rất sớm sau khi bắt đầu nhiễm vi khuẩn ( thường < 6h), các giá trị vẫn có thể thấp. Trong trường hợp này nên đánh giá lại PCT sau 6 - 12h.
- PCT có thể tăng độc lập với quá trình lây nhiễm, nhưng việc quay trở lại mức cơ bản thường nhanh chóng. Nhiễm virus, sự xâm nhập của vi khuẩn, nhiễm khuẩn tại chỗ, dị ứng, bệnh tự miễn và thải ghép thường không gây ra phản ứng tăng PCT đáng kể ( giá trị < 0.5 ng/ml). Do đó PCT là một dấu ấn quan trọng cho phép phân biệt đặc hiệu giữa nhiễm vi khuẩn và các nguyên nhân khác của phản ứng viêm.
TÀI LIỆU THAM KHẢO
1. http://www.cdc.gov/drugreistance/biggest_threats.html ( Accessed 12.14.2018) 2 Schuetz P., Christ- Crain M. Et al.
2. Schuetz P., Christ- Crain M. Et al. Effect of procalcitonin – based guidelines vs standard on antibiotic user in lower respriratory tract infections: the ProHOSP randomized controlled trial . Jama 2009,302(10):1059 - 1066
3. Bouadna L., Luyt C.E et al ,. Use of procalcitonin to reduce patients exposure to antibiotics in intesive care units (PRORATA trial) : a multicentre randomised controlled trial, Lancet 2010; 375 (9713) :463- 474.
4. Harbarth et al. Am J respir Crit care Med 2001;164;396 – 402.
5. Meisner M.Procalcitonin – Biochemistry and Clinical Diagnosis, ISBN 978 – 3- 8374 – 1241 – 3, UNI-MED.Bremen 2010 .
6. Muller B et al., crit care Med 2000, 28(4):977- 983
7. Schuetz et al., Serial procalcitonin Predicts Mortality in Srvere Sepsis Patients : Results From the Mul – ticenter Procalciton in monitoring sepsis (MOSES) study.crit Care Med 2017 ; 45(5):781-789.
8. Morgenthaler NG et al : Detection of procalcitonin in healthy controls and patients wuth local infection by a sensitive ILMA.Clin lab 2002;48(5-6):263-270
9. Christ- Crain M. Jaccard – Stolz D. Bingisser R. Et al effect of procalcitonin guided treatment on antibiotic use and outcome in lower repiratory tract infectinons : cluster – randomised, singe – nlinded intervention trial. Lancet 2004 Feb 21:363 (9409):600 – 607.
10. American college of chest Physicans/ Society of Crital Cera Medicine Definitions for sepsis and organ failure and guidekines for the use of innovatine therapies in sepsis Crut Cre Med 1992;20:864 – 874.
11. Schuetz P,Wirs Y , Sager R , et al. Effect of procalcitonin – guidedantibiotic treatment on mortality in acute repiratory indectinons : a pantient level meta – analysis. Lancet Infect Dis 2018;18,95-107